専門誌・学会論文
2016年04月21日
中医臨床 2016年3月号(不眠症)
鍼灸治療による不眠症状の検討
はじめに
急速なIT化や経済,情報のグローバル化に伴い,24時間社会が一般化することで,睡眠時間が短縮し,夜型の生活傾向が進行している。近年これに伴うさまざまな健康被害が注目されるようになってきた。このような生活習慣の変化は高齢化の進行と相まって,睡眠と健康の問題として拡大し,さまざまな睡眠障害が増加している1)。
日本における睡眠障害の頻度(有症率)は,慢性不眠で約20%,睡眠時無呼吸症候群で3~22%,周期性四肢運動障害で2~12%等である。国内外の睡眠研究でも睡眠障害が罹病のリスクを高め,生命予後を悪化させるというエビデンスが積み重ねられている2)。
鍼灸治療における臨床では、「不眠症」を主訴として鍼灸治療を受ける患者は少ない為,その症例集積はほとんどみられないが,中医学には異病同治の考えがあり,不眠が主訴や他の随伴症状と密接に関係していることが多い。なにより,不眠をまず治療することにより,主訴が快方に向かい,患者の治療満足度も高まると感じている。
本研究では,実際に鍼灸院に通う不眠症状を有する患者の診療録を3年間後ろ向きに調査し,鍼灸治療が不眠症状に及ぼす影響について検討した。また,中医弁証の症状や配穴と共通治療穴について,当研究を追試できるよう詳しく記載した。
方法
1.対象
対象は2012年6月から2015年6月の間に,本院に来院した患者のなかから「不眠症状」を有し,初診から1カ月以上鍼灸治療を受けた103名中,問診票記入に協力の得られた74名のうち,アトピー性皮膚炎5名と不妊治療患者6名,およびアテネ不眠尺度(後述)で不眠の疑いがないとされる合計得点4点未満であった8名を除く55名(平均年齢41.1±6.3歳,女性35名,男性20名)とした。なお,対象者には初診時に口頭にて説明し,治療に関するデータについては個人が特定できないように配慮し,学会等で発表することに同意を得た。
2.評価方法
1)アテネ不眠尺度
鍼灸治療による不眠症状の変化の判定法には、世界共通の不眠判定法であるアテネ不眠尺度(以下、AIS)が用いられる。AISは世界保健機構(WHO)が中心となり設立した「睡眠と健康に関するプロジェクト」が作成した国際規格の不眠判定法である。AISは8尺度からなり、「寝付き」「中途覚醒」「早朝覚醒」「総睡眠時間」「睡眠の質」「日中の気分」「日中の身体的精神活動」「日中の眠気」について1カ月間を1周期とし,過去1カ月間に3回以上経験した者に0~4の順序得点で回答してもらうものである(表1)。0は症状なし,点数が大きいほど不眠症状の程度は重くなる。8尺度の点数を合計し不眠症状の評価を行う。合計得点が0~3点は不眠症状の疑いなし,4~5点は不眠症状の疑いが少しあり,6点以上は不眠症状の疑いありと診断する。本研究ではAIS8尺度おのおのとAIS8尺度合計点数にて比較した。

3.調査時期
初診時(以下,初診)と,治療開始後1カ月(以下,治1)の不眠症状対象者は55名であった。その後1カ月ごとに1回として3カ月(以下,治2,治3)まで調査した。対象者は治3までデータが入手可能であった27名で,また,初診VS治1は第1クール,初診VS治2は第2クール,初診VS治3は第3クールとした。
4.統計解析
初診と治1(n=55)はAIS8尺度別・合計点数ともにノンパラメトリック分析として,各尺度得点の比較にはWilcoxson符号付順位検定を用い,有意水準は5%とした。また,初診と治1,治2,治3(n=27)は,」AIS8尺度別・合計点数のいずれも多重比較検定としてWilcoxson符号付順位検定を用い,有意水準は1.6%に補正した。いずれの解析もSPSS(Ver. 19 .SPSS.Inc)を用いた。
5.鍼灸治療
1)本治
中医弁証論治による配穴を本治とした。不眠症のタイプを心脾両虚・心腎不交・痰熱・肝陽亢進(肝火上炎・肝陽上亢)の5つに分類。また不眠と最も関係がある臓腑は心であることから,心が虚(栄養不足)しているか,心が実(心陽亢進)しているかによって,虚実を考えた。中医弁証論治では,心が虚している場合を心脾両虚とし,心が亢進している場合を肝火上炎・肝陽上亢・痰熱・心腎不交に分けて治療を進めた。
- (1)心脾両虚(気血両虚)[虚証]
- 心血は脾を栄養して脾の運化等を助け,脾は運化昇清により心の血の生成の源となり,お互いを助けあう関係である。どちらかが不足すると,もう一方も不足してしまい両虚となる。心の栄養不足により不眠を生ずる。
- 症状
疲れると不眠、眠りが浅い。動悸・健忘・納少・納呆・便溏・自汗・眼精疲労・脈細弱・舌質淡・舌苔薄白 - 治療
太白・脾兪・足三里・(補気養血・補法)、神門・心兪(養心安心・補法)、合谷・三陰交(気血双補・補法)
- 症状
- (2)心腎不交[虚実狭雑証]
- 心火は、腎陽を温め、腎陰のバランスをとる。
腎陰は心陰を補い、心陽が亢進しないように水で火を消すように心陽を抑制する。
通常は心腎相交となりバランスを調節する。心腎不交は慢性病・房事過多(性生活の不摂生)や加齢により腎陰が不足して心陽が亢進する場合と、ストレスにより心陽が亢進して腎陰を消耗する場合がある。どちらも心が亢進して不眠を生ずる。- 症状
不眠は心煩、心悸を伴う。耳鳴り(蝉の声)・腰膝酸痛(だる痛い)・盗汗・潮熱、下半身の冷え・頻尿・遺精・脈細数・舌質紅 - 治療
太渓・腎兪・三陰交・太衝(滋陰降火・補法)、大陵(心火降・瀉法)
- 症状
- (3)痰熱[実証]
- 飲食不節(脂質・アルコール等)により脾の運化昇精機能が低下して、痰飲を生じる。痰飲は重濁性・粘滞性の性質があり,気血津液の流れを阻止して,気機鬱滞したり,ストレスや辛いものを飲食したりすることで化火し胃火を生じ,心に胃火が影響して心陽亢進となり,不眠を生ずる。
- 症状
胸が重苦しく・眠りが浅い不眠・煩躁・胃脘部の痞え・曖気・胸やけ・眩暈・脈滑数・舌質紅・舌苔黄膩 - 治療
豊隆・陰陵泉・中脘(化痰和胃・瀉法)、内庭・内関(痰火清降・瀉法)脾胃の症状を伴う場合は,健脾益気として太白・脾兪(補法)を加える。
- 症状
- (4)肝火上炎[実証]
- 抑鬱や怒りにより化火して肝火を生じる。火は炎上しやすいので,心神に影響して,心陽亢進となり,不眠を生ずる。
- 症状
イライラして不眠・寝付けない・怒りっぽい・頭脹痛・眩暈・耳鳴り(高い大きい音)・脇痛・顔面紅潮・口苦・脈弦数・舌質紅・舌苔薄黄 - 治療
行間・風池・百会(清肝瀉火・瀉法)、陽陵泉(疏肝解鬱)、内関(理気降逆・瀉法)
- 症状
- (5)肝陽亢進[虚実狭雑証]
- 慢性病・加齢・房事過多により、全身の陰の本である腎陰が不足して、肝陽の亢進を抑制できなくなる。虚熱によりストレスの影響を受けやすい状態である。肝陽の亢進により心陽も影響を受けて心陽亢進となり不眠を生ずる。
- 症状
イライラ、手足がほてって不眠・眩暈・頭脹痛・頬紅・忘れっぽい・腰膝酸痛・潮熱・舌質紅・舌苔少・脈細数 - 治療
復溜・三陰交(滋陰降火・補法)・太衝・侠渓・風池(平肝潜陽・瀉法)
- 症状
2)標治
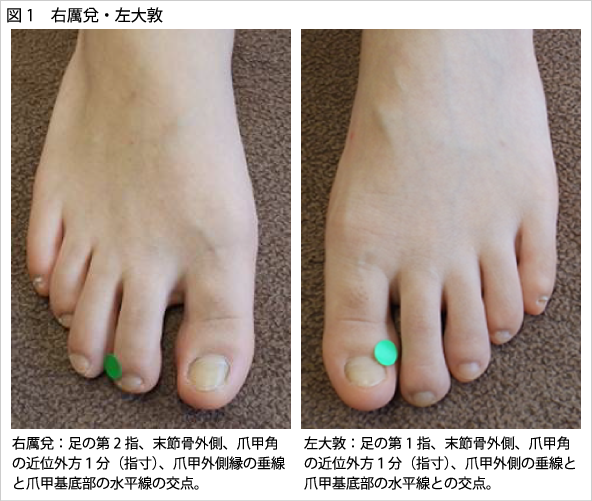
治療は,中医弁証論治による本治の配穴に加え,共通配穴に施術した。右厲兌と左大敦の井穴刺絡である。図1に示した厲兌と大敦の組み合わせは,嗜眠によく用いられる組み合わせである。中医学では,不眠は心陽の異常な亢進もしくは,心の栄養不足が原因であり,この場合の心は脳に対応すると考えられている。清陽不昇が原因となって生じる嗜眠(1日中ウトウトする)は心神(脳)に栄養が行かないことで生じる。いずれも心神(脳)に気血津液が正常にめぐらないことが原因と考えられる。厲兌は多気多血である足の陽明胃経の井穴であり清胃安神・開竅醒神の効能がある。そのため、神志病・熱病等,脳中の気血を調整できる。大敦は,多血少気の足の厥陰肝経の井穴である。清肝瀉火・熄風潜陽・疏肝利胆・開竅醒神の作用がある。すなわち心神(脳)を鎮静することができる経穴である。この2つを組み合わせて心神(脳)を刺絡によって気血津液をめぐらせることで、清熱・補気益元・清熱活血・清熱醒脳の効能を期待できる。そのため、心神病・熱病等脳中の気血を調節できると考える。
結果
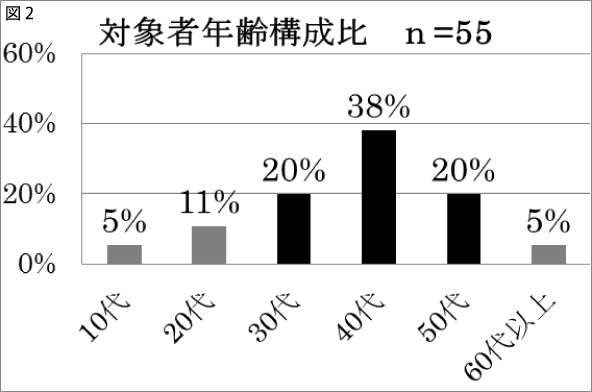
1.年齢構成比(図2)
対象者の年齢は,40代が38%で最も多く,次いで30代と50代がともに20%であった。
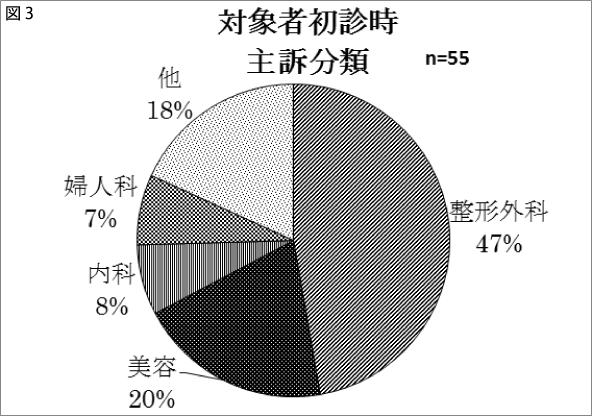
2.初診時主訴分類(図3)
不眠を主訴として来院する者はいなかった。診療科目別には,整形外科・美容・内科・婦人科の順で多かった。
3.平均治療回数(1カ月当り)
1クールは4.1±0.8回,2クールは3.3±0.8回,3クールは3.1±0.8回であった。
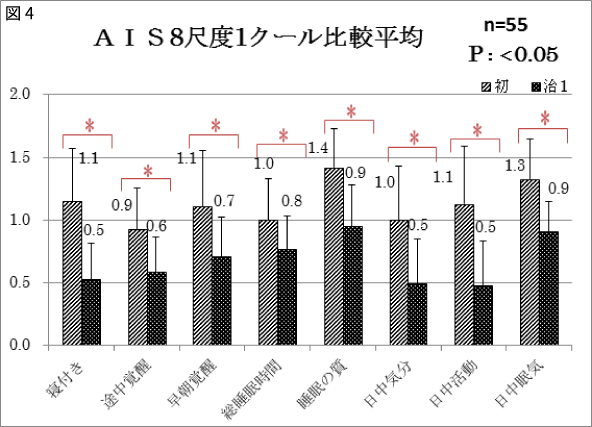
4.初診と治1の比較(n=55)
(図4,図5)
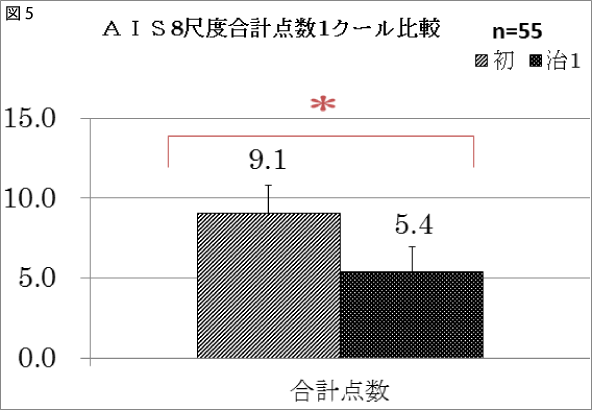
AISは8尺度「寝つき」「途中覚醒」「早朝覚醒」「総睡眠時間」「睡眠の質」「日中気分」「日中活動」「日中眠気」のすべての項目において有意な改善がみられた。合計点数の比較でも、平均9.1→5.4と有意な改善がみられた。
5.初診と治1・治2・治3の比較(n=27)
(図6,図7)
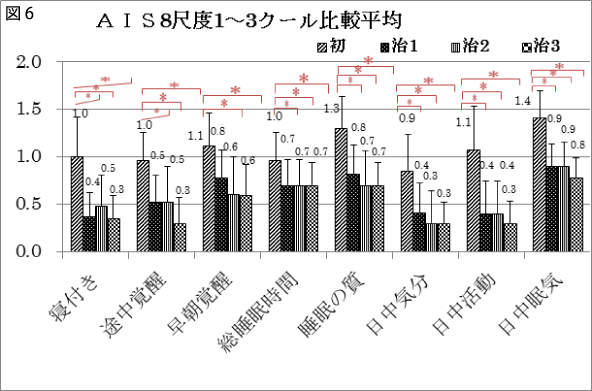
1クールはAIS8尺度の「早朝覚醒」を除く7項目に有意な改善がみられた。2クールと3クールは8項目すべてに有意な改善がみられた。
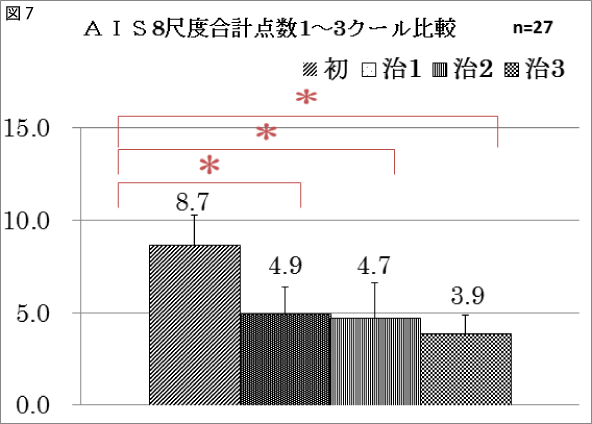
合計点数の比較でも平均8.7→4.9→4.7→3.9と有意な改善がみられた。
考察
今回の対象者において「不眠症」を主訴に来院した者はいなかったが,臨床上,不眠症状が主訴や他の随伴症状と密接に関係していることが多い。中医弁証論治における同病異治の考え方である。例えば,不眠・頭脹を伴う眩暈・イライラ・肩こり等があれば肝陽亢進が考えられるが,不眠・動悸・疲労時眩暈・食欲不振・便溏等があれば,心脾両虚が考えられる。どちらも不眠という同じ症状を有しているが,症状からも想像できる様に中医弁証論治にもとづく配穴はまったく異なる。前者は肝陽亢進を抑制する瀉法の治療が必要である。一方後者は心血と脾気を補う補法の治療が必要である。不眠症状が改善される主訴となる症状の改善に対する患者の期待が高まり,鍼灸治療を継続する意欲が増す。その結果が各々のクールの平均治療回数に反映されていると考える。実際,不眠症状を治療することで,主訴が快方に向かい,鍼灸治療に対する満足度も高まることを臨床上経験している。
初と治1(n=55)ではアテネ不眠8尺度すべてに改善がみられ,合計点数でも大きく改善がみられた。初と治1・治2・治3(n=27)では初と治1の「早朝覚醒」のみに有意差はみられなかったが,初と治1他の7項目,初と治2,初と治3の8項目すべてに有意差がみられた。合計点数で大きく改善している。
今回は,対象者全体のAIS8項目の各々の項目と8項目合計点について比較検討した。今後は虚証と実証に分けて,その改善に各々有意差があるのか,虚証と実証の改善に有意差があるのか,即ち虚証と実証のどちらが改善にしやすいか検証していきたい。これは今後の不眠症の鍼灸治療において患者に伝えるべき重要な情報になると考える。
結語
平均年齢41.1±6.3歳,不眠症状を訴える患者55名に中医弁証論治による本治と,共通配穴(厲兌・大敦の井穴刺絡)を標治として組み合わせた治療を3カ月行った。その結果,1クールでは8項目すべてが有意に改善した。3クールの変化では,1クール「早朝覚醒」の有意差はみられなかったが,2クール・3クールでは8項目すべてが有意に改善した。以上から,継続的な治療は,不眠症状を改善させることが示唆された。
参考文献
- 大井匡子:アジアにおける睡眠医療の現状と展望.保健医療科学61(1):29-34、2012
- 土井由利子:日本における睡眠障害の頻度と健康と健康影響.保健医療科学61(1):3-10、2012
- 内山真:睡眠障害の対応と治療のガイドライン(第2版)じほう、2014、105-54
- 小倉陽子・粕谷大智:11.月経随伴症状の鍼灸治療.産科と婦人科11(8):1372-4、2011
- 坂口俊二・谷万喜子ほか:冷え性に対する鍼灸治療の効果-瘀血との関連について-. 日本東洋医誌45(4):919-25、1995
- 鍋田智之・山下仁:不眠に対する円皮鍼治療の効果.全日本鍼灸学会雑誌65(2): 91-98、2015
- 兵頭明監訳:針灸学「経穴篇」(第4版).東洋学術出版社、2016、154-376
- 李世珍著、兵頭明監訳:臨床経穴学(第3版).東洋学術出版社、2004、64-168
- 王富春・洪杰:経穴治病明理(第1版).科学技木文献出版社、2000、69-307
- 内山惠子:中医学診断ノート(第1版 第11刷).東洋学術出版社、2002、76-144
大阪市まり鍼灸院の鍼灸治療 不眠鍼灸治療はこちら











